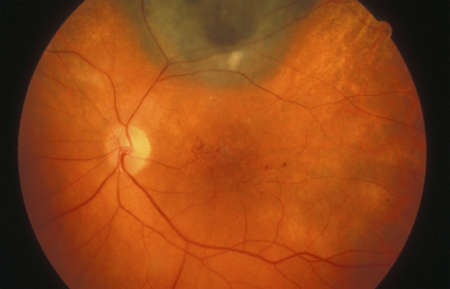
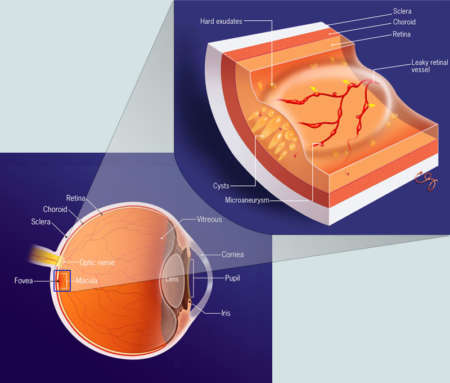
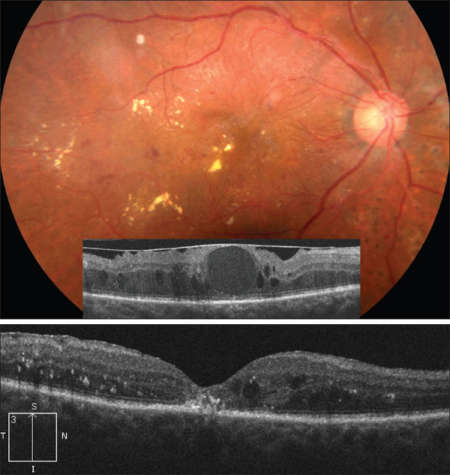
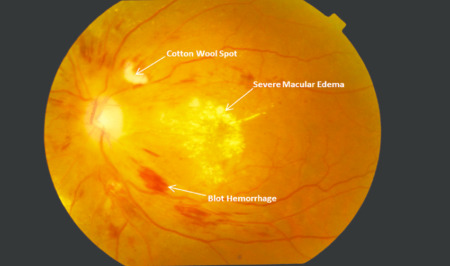
Макулярный отек («Синдром Ирвина-Грасса») учеными характеризуется как послеоперационное осложнение. Причина его возникновения и патогенез до сих пор окончательно не установлены, но было замечено, что после определенных видов оперативного вмешательства, частота проявления этого синдрома в разы выше, чем при других.
Оглавление
О патологии
Желтое пятно (макула) дает возможность различать цвета, мелкие детали, обеспечивает четкое зрение, поэтому его повреждение приводит к серьезным зрительным нарушениям и вызывает значительный дискомфорт.
Синдром Ирвина-Грасса возникает в результате скопления жидкости в слоях макулы и существует три его вида:
- Кистозный макулярный отек глаза (КМО). Механизмы возникновения – гипоксический и (или) воспалительный.
- Диабетический макулярный отек (ДМО);
- Возрастная дегенерация.
Кистозный макулярный отек
Возникновение данного вида макулярного отека часто бывает спровоцировано процедурой факоэмульсификации, применяемой для лечения катаракты. В большинстве случаев КМО проявляется на 6-10 недели после операции. Общим фактором развития отека считается натяжение, возникающее между сетчаткой и стекловидным телом.
Причинами возникновения кистообразного макулярного отека также могут стать следующие офтальмологические нарушения и такие болезни как: увеит, синдром Бехчета, циклит, ВИЧ, ЦМВ и др. Также спровоцировать развитие данной патологии в некоторых случаях способен пигментный ретинит (нарушение функционирования пигментного эпителия сетчатки).
Иногда кистозный макулярный отек может исчезнуть без какого-либо лечения. Переход болезни в хроническую форму способен привести к повреждению сетчатки (её фоторецепторов) с фиброзным перерождением. При кистозном макулярном отеке глаза показано лечение нестероидными противовоспалительными препаратами.
Диабетический макулярный отек
Возникновение ДМО спровоцировано осложнениями сахарного диабета (появление диабетической ретинопатии).
Диабетический макулярный отек имеет две формы:
- фокальную (не распространяется на макулярную зону);
- диффузную (поражает центральную область сетчатки и вызывает её дистрофию).
Развивается ДМО в результате нарушения проницаемости капилляров и утолщения мембран сосудов. Именно макулярный отек приводит к потере зрения при диабете.
Возрастная дегенерация
Этот вид макулярного отека возникает под воздействием возрастных изменений у людей старше 40-ка лет. Экссудативная (влажная) форма встречается в около 20% всех случаев.
Женщины чаще страдают от данной патологии, чем мужчины. Причинами возникновения ВМД являются: наследственность, лишний вес, вредные привычки, травмы, плохая экология и дефицит витаминов в организме.
Симптомы этого заболевания следующие: трудности при чтении (выпадение букв), искаженное цветовосприятие и восприятие форм предметов. На последних стадиях терапия не дает ожидаемого лечебного эффекта.
Причины и симптомы
Макулярный отек сетчатки глаза – осложнение, часто возникающее на фоне следующих патологий (общие причины возникновения):
- ретинопатия;
- тромбоз центральной сетчатки (её ветвей);
- увеиты;
- опухоли (в т.ч. грибовидной формы);
- отслойка сетчатки (локальная);
- аутоиммунные патологии (коллагеноз);
- разного рода поражения глазного яблока;
- глаукома;
- отслойка сетчатки.
Появление макулярного отека могут спровоцировать еще и такие болезни и патологические состояния: атеросклероз, ревматизм, заболевания крови и почек, аллергические реакции, патологии головного мозга и некоторые инфекционные заболевания (токсоплазмоз, ВИЧ и туберкулез).
Сопровождается синдром Ирвина-Грасса следующими симптомами:
- ухудшается центральное зрение;
- возникает фотофобия (светобоязнь);
- изображение приобретает розовый оттенок;
- снижается острота зрения (преимущественно это происходит утром);
- появляются деформации прямых линий.
Диагностика
Одним из основных методов диагностики макулярного отека является ОКТ (оптическая когерентная томография).
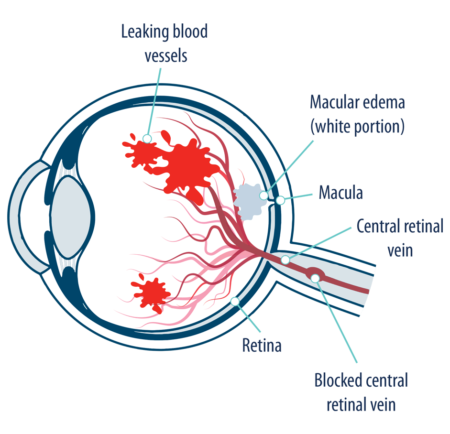
Оптическая когерентная томография — главный диагностический метод при подозрении на макулярный отек.
При помощи ОКТ представляется возможность оценить:
- структуру глазного дна;
- толщину;
- объем;
- витреоретинальные соотношения.
Могут использоваться также такие диагностические мероприятия:
- тест Амслера (выявляет наличие скотом и метаморфопсий);
- флюоресцентная ангиография (помогает выявить ишемические и сосудистые нарушения сетчатки при окклюзии центральной вены);
- офтальмоскопия (выявляется отек сетчатки по картине глазного дна);
- гейдельбергская ретинальная томография (оценивается толщина сетчатки).
Для каждого конкретного случая подбирается определенный диагностический алгоритм и тактика лечения.
Лечение
Лечение макулярного отека сетчатки глаза может проводиться такими методами: медикаментозным, лазерным, народным и хирургическим.
Медикаментозная терапия (консервативный метод)
При лечении медикаментозным методом назначаются противовоспалительные лекарственные средства (стероидные и нестероидные гормоны) в таких лекарственных формах:
- инъекции;
- таблетированная форма;
- глазные капли.
Чаще всего назначаются следующие лекарственные препараты: Авастин, Луцентис, Кеналог, Диклоген. Но при наличии выраженных изменений в стекловидном теле, данный метод является неэффективным. В таких случаях показано удаление стекловидного тела (витрэктомия).
Хирургическое лечение
Хирургическое лечение заключается в удалении стекловидного тела. Операция длится около 3-х часов и для обезболивания применяются анестетики.
Данная процедура может сопровождаться осложнениями: повышенным внутриглазным давлением, отеком роговицы, отслоением сетчатки, неваскулярной гематомой и эндофтальмитом.
Срок восстановления зрения после операции зависит от обширности и степени поражения. В некоторых случаях полное восстановление зрения невозможно даже после лечения.
Лазерное лечение
Лазерная терапия – наиболее эффективный, а в некоторых случаях незаменимый метод (в особенности при лечении ДМО в фокальной форме). Суть этой процедуры при синдроме Ирвина-Грасса заключается в укреплении глазных сосудов, пропускающих жидкость.
Помимо вышеперечисленных методов, успехом пользуется также народный метод (нетрадиционная медицина). Особой эффективностью обладают:
- настойки из лекарственных растений, нормализирующих внутрисосудистое давление (рябины и боярышника);
- употребление достаточного количества овощей и фруктов, богатых на полезные вещества (в т.ч. коллаген).
Такой метод используется как вспомогательный и не способен заменить традиционные методы лечения (особенно это важно понимать, в случаях, когда патология возникает у ребенка).
Профилактика
Для профилактики возникновения макулярного отека, рекомендуется соблюдать следующие профилактические меры:
- проходить офтальмологические осмотры (регулярно);
- контролировать уровень сахара (в 20-ом веке было доказано, что контроль гликемии и применение инсулина, способны предотвратить потерю зрения у диабетиков);
- своевременно лечить заболевания (не только офтальмологические);
- вести здоровый образ жизни.
При возникновении каких-либо зрительных нарушений, необходимо обратиться к врачу, так как терапия любого заболевания на начальной стадии повышает вероятность благоприятного исхода, и помогает предотвратить развитие серьезных осложнений и последствий.