Оперативное лечение катаракты считается простой, быстрой и достаточно безопасной процедурой. Она не требует предоперационной подготовки и нахождения в стационаре. Проводится амбулаторно, чаще всего под местной анестезией. Но несмотря на ее видимую простоту осложнения после этой операции — не редкость. Одним из частых осложнений является развитие повторной катаракты после замены хрусталика.
Оглавление
Что из себя представляет вторичная катаракта?
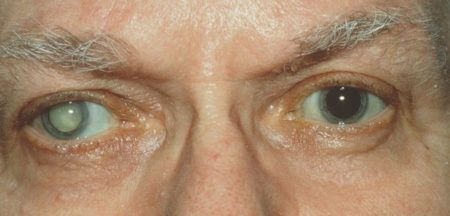
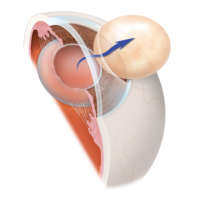
Катаракта вообще – это помутнение хрусталика. Это определение относится к первичной катаракте – основному заболеванию под таким названием, которое требует хирургического вмешательства, а именно замены хрусталика на интраокулярную линзу (ИОЛ). После этой операции в 30-50% случаев может развиться вторичная катаракта – тоже помутнение, но уже задней капсулы хрусталика. При замене хрусталика при катаракте эту капсулу сохраняют, и в нее помещают интраокулярную линзу. Но иногда на этой капсуле происходит разрастание эпителиальных клеток, и как следствие – возникает помутнение.
Чем это обусловлено?
Бытует мнение, что повторная катаракта после замены хрусталика — это результат врачебной ошибки или некачественно проведенной операции. Но это не так. Точные причины возникновения этого осложнения на сегодняшний день не известны. Возможно, после удаления хрусталика на капсуле остаются частицы его клеток и пролиферируют, формируя пленку. А возможно, всё дело в реакции клеток самой капсулы на искусственный хрусталик.
Развитию вторичной катаракты способствуют следующие факторы риска:
- Возраст (чаще развивается у детей, в то время как первичная катаракта наблюдается преимущественно у возрастных пациентов);
- Наследственная предрасположенность;
- Механические травмы глаз;
- Воспалительные заболевания глаз;
- Невоспалительные заболевания глаз (миопия, глаукома и другие);
- Нарушения обмена веществ;
- Токсические отравления (в том числе, регулярный прием определенных лекарств);
- Облучение, в частности, ультрафиолетовое (пренебрежение очками от солнца, либо некачественные очки);
- Вредные привычки (алкоголь, курение).
Как распознать развитие патологии?
Вторичная катаракта может возникнуть в любой момент после проведения операции, даже спустя много лет. Развивается заболевание постепенно (хотя скорость нарастания симптомов у всех индивидуальна).
Для этой патологии характерны следующие симптомы:
- Постепенное снижение зрения (теряется его острота, всё видится как в тумане);
- Изменяется восприятие цветов и оттенков;
- Изображение может двоиться;
- Возможна светочувствительность;
- Появляются блики (при сморщивании капсулы — плохой признак);
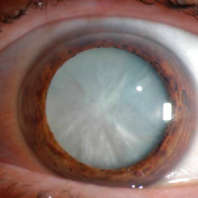
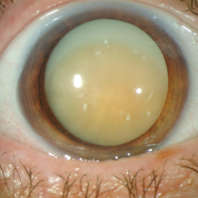
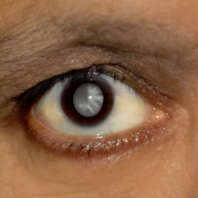
- Иногда на зрачке можно увидеть мутный очаг (сероватое пятно на черном зрачке).
Заболевание может поражать один или оба глаза.
Если после операции по замене хрусталика зрение улучшилось, но спустя какое-то время повторно стало снижаться, обязательно нужно обратиться к своему лечащему врачу для обследования и лечения.
Что нужно для уточнения диагноза?
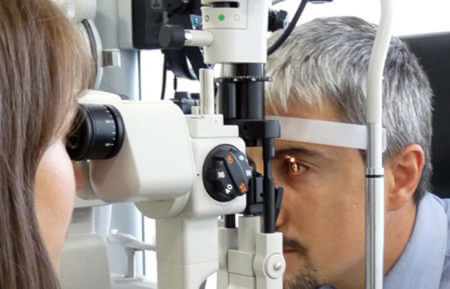
Обычно диагноз вторичной катаракты не вызывает проблем. Основное исследование при подозрении на нее — обычный офтальмологический осмотр с помощью щелевой лампы. При этом врачу хорошо видна пелена на зрачке, что позволяет сразу уточнить степень помутнения. Также определяют остроту зрения. Эти данные в последствии используются для определения прогноза и вариантов лечения.
Что делать при наличии вторичной катаракты?
Первое, что надо сделать при признаках повторной катаракты, – записаться на прием к офтальмологу. После осмотра и обследования врач примет решение о дальнейшей тактике лечения.
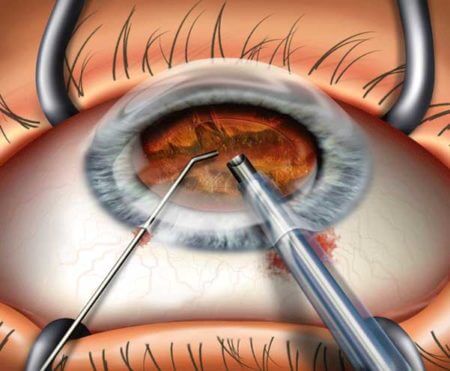
Если помутнение задней капсулы хрусталика привело к значительному ухудшению зрения, произошло снижение качества жизни, появилась светобоязнь или, наоборот, «куриная слепота», необходимо хирургическое лечение. Врачи чаще всего выбирают лечение вторичной катаракты лазером, а именно, лазерную дисцизию. Это достаточно комфортная операция, так как разрез глазного яблока не производится, и достаточно местной анестезии. Однако для ее проведения есть противопоказания:
- нарушения свертываемости крови;
- болезни обмена веществ;
- аутоиммунные и хронические заболевания в стадии обострения;
- инфекции;
- онкологические заболевания;
- повышенное внутричерепное и/или внутриглазное давление.
Как проводится лазерная дисцизия?
Перед началом операции лазерной дисцизии при вторичной катаракте на роговицу глаза наносятся капли, расширяющие зрачок. Затем специальным аппаратом производится несколько вспышек лазерных импульсов, разрушающих помутнение. Таким образом осуществляется чистка поврежденной капсулы. После процедуры закапывают противовоспалительные капли, которые нужно применять еще несколько дней. Через несколько часов после проведения операции пациент может уходить домой, госпитализация и наблюдение в стационаре при этом вмешательстве не требуются.
Возможные осложнения после лазерного лечения вторичной катаракты
Несмотря на безопасность данной процедуры лазерная дисцизия вторичной катаракты является операцией, а значит, после нее тоже могут быть послеоперационные осложнения:
- механическое повреждение интраокулярной линзы;
- воспаление (увеит, иридоциклит);
- повышение внутриглазного давления;
- смещение искусственного хрусталика;
- отек и/или отслойка сетчатки;
- хронический эндофтальмит (воспаление внутренних структур глаза).
Профилактика развития повторной катаракты
После операции по замене хрусталика при катаракте необходимо раз в год проходить обследование у офтальмолога. В послеоперационном периоде необходимо соблюдать назначения вашего врача. Часто в этот период назначают антикатаральные капли. Ни в коем случае нельзя пренебрегать этой рекомендацией. Но и нельзя применять эти препараты самостоятельно, если врач не счел нужным их назначить. В солнечные дни необходимо носить солнцезащитные очки с ультрафиолетовым фильтром, в том числе, и зимой.
Несмотря на то, что вторичная катаракта вызывает у пациентов много страхов и опасений, лечение этого недуга несложное, и прогноз при этом заболевании благоприятный. В большинстве случаев зрение удается восстановить полностью и избежать осложнений. Самое важное — вовремя обратиться к врачу.